Behalten Sie den Durchblick
Parodontaler Screening Index (PSI)
Der PSI ist eine Vorsorgeuntersuchung auf das Vorliegen einer behandlungsbedürftigen Parodontopathie (zumeist Parodontitis). Er basiert auf dem Community Periodontal Index of Treatment Needs (CPITN). Im Laufe der Zeit und in verschiedenen Ländern haben sich daraus leichte Variationen entwickelt. In den USA wurde das Parodontale Screening & Recording (PSR) durch die American Dental Association (ADA) und American Academy of Periodontology (AAP) 1992 offiziell vorgestellt. In Deutschland wurde dieses System als Parodontaler Screening Index (PSI) bekannt, der seit dem 01.01.2004 Bestandteil der vertragszahnärztlichen Versorgung ist. Er ist keine Eingangsvoraussetzung für die Durchführung einer systematischen Parodontaltherapie.
Was sagen die neuen Regelungen?
Bisher waren die Regelungen zur systematischen Behandlung von Parodontitis und anderen Parodontalerkrankungen Bestandteil der Behandlungsrichtlinie (Richtlinie für eine ausreichende, zweckmäßige und wirtschaftliche vertragszahnärztliche Versorgung).
Zum 01.07.2021 werden die Regelungen zur neuen Behandlungsstrecke in eine eigenständige Richtlinie überführt. In den Behandlungsrichtlinien verbleiben aber die Regelungen zum PSI und zur Behandlung akuter Parodontalerkrankungen außerhalb der systematischen Parodontaltherapie (z. B. PA-Abszess).
Der PSI (BEMA-Position 04, 12 Punkte) kann in einem Zeitraum von 2 Jahren (nach Ablauf von 7 Leerquartalen) einmal abgerechnet werden. Er kann nicht während einer systematischen Behandlung von Parodontitis und anderen Parodontalerkrankungen abgerechnet werden.
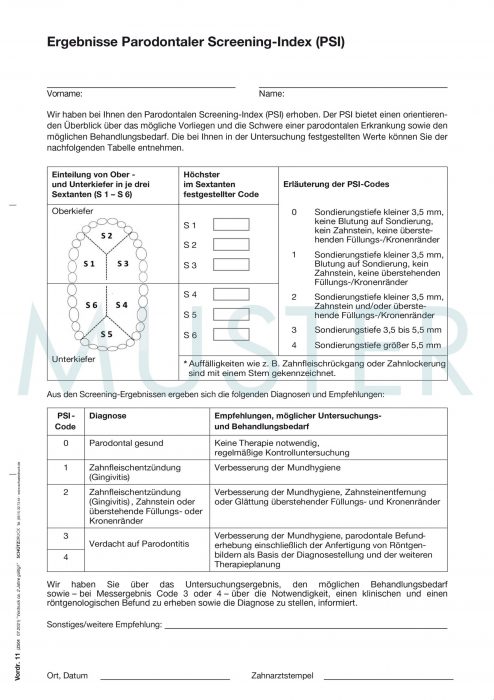
Die Durchführung des PSI ist ab dem 01.07.2021 an eine schriftlich dokumentierte Information über das Untersuchungsergebnis, den möglichen Behandlungsbedarf und ggf. die Notwendigkeit weiterführender diagnostischer Maßnahmen (Parodontalstatus, Röntgenbilder) gebunden. Die Aufklärung und Dokumentation erfolgt auf dem Vordruck 11 der Anlage 14a zum BMV-Z. Im Vergleich zu der bisherigen Bewertung hat sich der Punktwert durch den zusätzlichen Aufwand um 2 Punkte erhöht.
Das PDF-Formulare unterliegt dem Urheberrecht. Ausführbare Versionen der neuen Vordrucke für die PAR-Richtlinie werden von den PVS-Herstellern oder den KZVen zur Verfügung gestellt. Bitte informieren Sie sich bei Ihrer KZV und/oder Ihrem PVS-Anbieter.
In der PAR-Richtlinie ist am 16.12.2021 eine Klarstellung zur Dokumentation des PSI erfolgt. Derzeit regelt der Abschnitt, dass Versicherte eine „Kopie“ des ausgefüllten Vordrucks zum PSI erhalten sollen. In der Versorgungspraxis hat der Begriff „Kopie“ eine Reihe von Fragen z.B. zum Umgang mit dem „Original des Vordrucks“ aufgeworfen. Vor diesem Hintergrund erfolgt eine redaktionelle Anpassung des Begriffs „Kopie“ in „Ausdruck“. Durch die Änderung wird transparent, dass ein Vermerk in der Patientenakte über die Aushändigung des Formulars an den Patienten ausreicht. Der Vordruck kann damit auch in digitaler Form in der Patientenakte hinterlegt werden.
Unsere Antworten auf Ihre Fragen: PSI
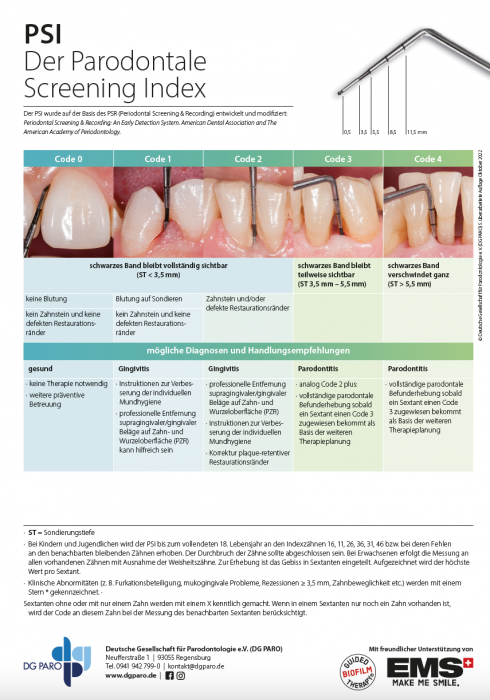
Für die Erhebung des PSI wird das Gebiss in Sextanten eingeteilt (S1–S6). Anschließend wird Zahn für Zahn (ausschließlich der Weisheitszähne) untersucht. Dies kann mit jeder millimeterskalierten Parodontalsonde erfolgen, geht aber einfacher mit der sogenannten WHO-Sonde, deren Spitze eine kleine Kugel mit einem Durchmesser von 0,5 Millimetern und eine schwarze Farbskalierung im Bereich 3,5 – 5,5 Millimeter Sondierungstiefe besitzt. Durch die Kugel an der Spitze wird ein Verletzen des Sulkus verhindert und gleichzeitig können Rauigkeiten und überhängende Füllungsränder erfasst werden.
Mit der Parodontalsonde wird zirkulär durch die Taschen gefahren und an sechs Stellen sondiert: mesiobukkal, bukkal, distobukkal, mesiooral, oral und distooral. Die möglichen Befunde sind je Sextant in den Codes 0 bis 4 (zu der Differenzierung der Codes siehe PSI-Tabelle der DG PARO) zusammengefasst. Der höchste Wert im Sextant ist ausschlaggebend. Das bedeutet, dass man in den nächsten Sextanten weitergehen kann, wenn an einer Stelle der höchste Code gemessen wurde, auch wenn noch nicht alle Zähne dieses Sextanten untersucht wurden.
Parodontitis tritt nur selten bei Kindern und Jugendlichen auf, hat dann aber zumeist einen sehr raschen Verlauf. Der PSI soll daher bereits konsequent bei Kindern und Jugendlichen erhoben werden. Bis zur Vollendung des 18. Lebensjahrs wird die Erhebung der Befunde an den Indexzähnen 16, 11, 26, 36, 31, 46 bzw. bei deren Fehlen an den benachbarten bleibenden Zähnen empfohlen. Der Durchbruch dieser Zähne sollte abgeschlossen sein.
Die Erhebung des PSI auf Indexzähne zu beschränken, birgt allerdings die Gefahr, die Erkrankung zu unterschätzen oder sogar zu übersehen. Bei Kindern und Jugendlichen sollte individuell abgewogen werden, ob eine Erhebung an allen Zähnen sinnvoller ist (z. B. wenn bereits andere Familienangehörige von Parodontitis betroffen sind).
Im reinen Milchgebiss ist eine Berechnung nicht möglich.
Damit sind klinische Besonderheiten gemeint: Furkationsbeteiligung, mukogingivale Probleme, Rezessionen ≥ 3,5 mm und Zahnbeweglichkeit). Bei Vorliegen dieser Befunde werden Sextanten zusätzlich zum Code mit einem * gekennzeichnet.
In Bezug auf die Handlungsempfehlungen führt das * zu einer Einordnung des Sextanten in den nächst höheren Sextanten. In der Dokumentation bleibt aber der ursprüngliche Code für den Sextanten und das *.
Sextanten ohne Zähne oder mit nur noch einem Zahn werden mit einem X kenntlich gemacht. Wenn in einem Sextanten nur noch ein Zahn vorhanden ist, wird der Code an diesem Zahn bei der Messung des benachbarten Sextanten berücksichtigt. Das entspricht der Beschreibung des CPITN von Ainamo et al. und ist in Übereinstimmung mit der Definition von X in anderen europäischen Fachgesellschaften, z. B. dem BPE in England.
Die Dauer für die Erhebung des PSI richtet sich nach der Zahl der vorhandenen Zähne und dem parodontalen Gesundheitszustand. Für die Erhebung des PSI sind bei einem weitgehend vollbezahnten Erwachsenen etwa 2 bis 3 Minuten erforderlich. Da die Messung in einem Sextanten beendet ist, wenn der höchst mögliche Code vorgefunden wurde, geht die Erhebung des PSI bei einem parodontal Erkrankten deutlich schneller als bei parodontal Gesunden oder Patienten mit Gingivitis.
Nein. Code 3 und 4 weisen primär auf das Vorhandensein von pathologisch vertieften Taschen hin. Ein solcher Befund kann aber unterschiedliche Ursachen haben. Beispielsweise manifestieren sich Längsfrakturen an endodontisch behandelten Zähnen klinisch zumeist durch isoliert stark erhöhte Sondierungstiefen. Auch bei Gingivawucherungen liegen durch die Ausbildung von Pseudotaschen erhöhte Sondierungstiefen vor, die aber nicht mit Attachmentverlusten einhergehen müssen.
Werden beim PSI auffällige Werte erfasst (in zwei oder mehr Sextanten ein Code 3 und/oder in einem Sextanten ein Code 4), muss durch eine nachfolgende, eingehende Beurteilung der parodontalen Situation auf der Basis eines vollständigen Parodontalstatus das Vorliegen der Krankheit bzw. das Ausmaß und der Schweregrad der Parodontitis bestätigt und eine entsprechende Diagnose gestellt werden.
Nein, das muss man nicht. Ziel eines Screenings ist es, aus der Gruppe von symptom- und beschwerdefreien, anscheinend gesunden Personen jene herauszufiltern, die an der Erkrankung leiden oder Risikofaktoren dafür aufweisen. Wenn Patienten offensichtliche Hinweise auf eine Parodontalerkrankung haben, ist der PSI nicht notwendig.
Der Informationsbogen über die Ergebnisse des PSI ist verpflichten den Versicherten zur Verfügung zu stelllen. Bei Minderjährigen ist auf die Einsichtsfähigkeit abzustellen und der Bogen ggf. den Erziehungsberechtigten zur Verfügung zu stellen.
Der PSI ist ein allgemeines Screeninginstrument und losgelöst von einer syst. PAR-Therapie zu sehen. Daher ist die Versicherteninformation den PatientInnen in jedem Fall auszuhändigen.
Die Versicherteninformation ist den Versicherten zur Verfügung zu stellen. Lehnen diese ab, ist die vertragszahnärztliche Verpflichtung gleichwohl erfüllt. Es wird empfohlen, die Nichtannahme zu dokumentieren.
Der Leistungsinhalt der BEMA-Nr. 04 sieht die Ausstellung des Formblatts vor. Nach der allgemeinen Behandlungsrichtlinie ist vorgesehen, dass der oder die Versicherte eine Kopie des ausgefüllten Vordrucks erhält. Zudem erhält der/die Patient*in die Informationen über die Bedeutung der Inhalte des Formulars. Wenn dies erfüllt ist, steht dem Vertragszahnarzt die Vergütung zu. Wie der/die Patient*in mit diesen Unterlagen später umgeht, spielt für die Frage der Berechnungsfähigkeit keine Rolle.
Das PSI-Formular sieht den Praxisstempel vor. Eine Unterschrift des/der Patienten*in ist nicht vorgesehen.
In der PAR-Richtlinie ist am 16.12.2021 eine Klarstellung zur Dokumentation des PSI erfolgt.
Derzeit regelt Abschnitt B. I. Nummer 2 Satz 14, dass Versicherte eine „Kopie“ des ausgefüllten Vordrucks zum PSI erhalten sollen. In der Versorgungspraxis hat der Begriff „Kopie“ eine Reihe von Fragen z.B. zum Umgang mit dem „Original des Vordrucks“ aufgeworfen. Vor diesem Hintergrund erfolgt eine redaktionelle Anpassung des Begriffs „Kopie“ in „Ausdruck“. Durch die Änderung wird transparent, dass ein Vermerk in der Patientenakte über die Aushändigung des Formulars an den Patienten ausreicht. Der Vordruck kann damit auch in digitaler Form in der Patientenakte hinterlegt werden.
Ja, im Rahmen der Vorgaben für die Erbringung der BEMA-Positionen 04 und 01.
Nein, das ist auch nicht sinnvoll, da für die Entscheidung der Reinstrumentierung von Zähnen/Taschen ein stellenspezifischer Befund notwendig ist. Ein stellenspezifischer Befund erfolgt bei der BEV, UPT d oder UPTg.
Tipps und Informationen zum PSI
Die PSI-Tabelle der DG PARO
Die DG PARO hat eine Tabelle zum PSI erstellt, die sie frei für die Praxen zur Verfügung stellt. Mitglieder erhalten die Tabelle regelmäßig in laminierter und aktualisierter Form.
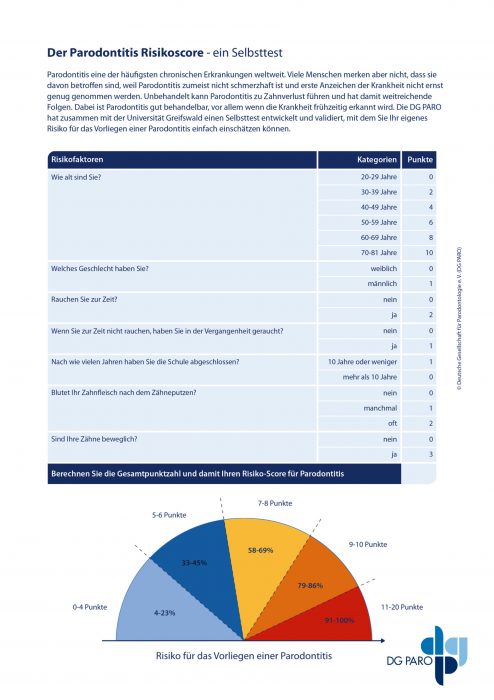
Der Parodontitis Risiko Score - ein Selbsttest
Ein weiteres Screenings-Instrument, das Patienten zu Hause – aber auch ärztliche Kollegen in ihre Praxis – einbinden können, ist der Selbsttest der DG PARO. Das Prinzip ist ganz einfach: Man beantwortet sieben Fragen und erhält anschließend eine prozentuale Risiko-Bewertung. Doch was dahinter steckt, ist wesentlich komplexer. Als Basis dienten die Daten aus der Gesundheitsstudie SHIP (Study of Health of Pomerania).
Der Selbsttest steht als Webanwendung, Printversion oder als App im Apple-App-Store sowie im Google-Play-Store zum kostenlosen Download zur Verfügung.
Die App wurde nun auch von anderen Fachgesellschaften übernommen: Die ÖGP (Österreichische Gesellschaft für Parodontologie), die EFP (European Federation of Periodontologie) sowie die SIdP (Società Italiana di Parodontologia) stellen in den jeweiligen Sprachen die Selbsttest-App zur Verfügung.
Deutsche Gesellschaft für Parodontologie e.V. (DG PARO)