Behalten Sie den Durchblick
Therapiegespräch und Mundhygieneinstruktion
Das Therapiegespräch und die Mundhygieneinstruktionen sind neue Leistungen in der PAR-Richtlinie. Sie geben der „sprechenden Zahnmedizin“ Raum in der Betreuung unserer Patienten. Essenzielle Voraussetzung vor Beginn der Therapie ist die Aufklärung des Patienten über seine Diagnose, die Gründe der Erkrankung, Risikofaktoren, Therapiealternativen, zu erwartende Vor- und Nachteile der Behandlung und auch über die Option, die Behandlung nicht durchzuführen. Nach der Aufklärung sollte die Zustimmung zu dem personalisierten Behandlungsplan eingeholt werden.
Was sagt die neue PAR-Richtlinie?
Parodontologisches Aufklärungs- und Therapiegespräch (ATG)
Das ATG (Bema-Position ATG, 28 Punkte) umfasst die Information des Patienten über die folgenden Aspekte:
- Befund und Diagnose
- Erörterung der Therapie und ggf. von Therapiealternativen und deren Bedeutung zur Ermöglichung einer gemeinsamen Entscheidungsfindung über die nachfolgende Behandlung einschließlich der UPT
- Gesundheitsbewusstes Verhalten zur Reduktion exogener und endogener Risikofaktoren
- Wechselwirkung von Parodontitis mit anderen Erkrankungen
Neben der Leistung nach Nr. ATG kann eine Leistung nach Nr. Ä1 in derselben Sitzung nicht abgerechnet werden.
Patientenindividuelle Mundhygieneunterweisung (MHU)
Im zeitlichen Zusammenhang mit der antiinfektiösen Therapie erfolgt zur Sicherung eines langfristigen Behandlungserfolgs eine patientenindividuelle Mundhygieneunterweisung (BEMA-Position MHU, 45 Punkte) des oder der Versicherten. Die MHU umfasst:
- Mundhygieneaufklärung: Es soll in Erfahrung gebracht werden, wie das Wissen des Patienten über parodontale Erkrankungen ist, wie seine Zahnpflegegewohnheiten aussehen und welche langfristigen Ziele bezogen auf seine Mundgesundheit verfolgt werden.
- Bestimmung des Entzündungszustandes der Gingiva
- Anfärben von Plaque
- Individuelle Mundhygieneinstruktion
- Praktische Anleitung zur risikospezifischen Mundhygiene: Hierbei sollen die individuell geeigneten Mundhygienehilfsmittel bestimmt und deren Anwendung praktisch geübt werden.
Die Mundhygieneunterweisung soll in einer die jeweilige individuelle Versichertensituation berücksichtigenden Weise erfolgen.
Weitere Abrechnungsbestimmungen:
Neben der Leistung nach Nrn. MHU und ATG kann eine Leistung nach Nr. Ä1 in derselben Sitzung nicht abgerechnet werden.
Unsere Antworten auf Ihre Fragen: ATG und MHU
Die Durchführung des ATGs kann erst nach der Genehmigung, die Abrechnung erst nach Durchführung der AIT erfolgen.
Die Inhalte des parodontologischen Aufklärungs- und Therapiegesprächs umfassen Kernbereiche der zahnärztlichen Tätigkeit (Aufklärung über die Diagnose, Erörterung der Therapie und möglicher -alternativen). Das ATG kann nicht delegiert werden.
Nach den Vorgaben des Patientenrechtegesetzes sind GKV-Patient*innen über alle zahnmedizinisch sinnvollen Therapiealternativen aufzuklären. Dies beinhaltet je nach Indikation die Aufklärung über die unterschiedlichen GKV-Leistungen inkl. ggf. notwendiger Extraktionen bis hin zu außervertraglichen Maßnahmen wie Knochenaufbau mit Membrantechnik usw.
Eine nicht vollständige Aufklärung kann dazu führen, dass die Einwilligung des/der Patienten*in in die Behandlung unwirksam ist.
Ja. Wie für alle anderen Leistungen innerhalb der systematischen PAR-Therapie muss auch für die Durchführung und Abrechnung der Patientenindividuellen Mundhygieneunterweisung (BEMA-Nr. MHU) ein von der Krankenkasse genehmigter Parodontalstatus vorliegen.
Nein, ATG und MHU können erst nach der Genehmigung des Antrages erbracht werden.
Ja, die PAR-RL und der BEMA machen hierzu keine einschränkenden Vorgaben
Die PAR-RL und der BEMA machen hierzu keine einschränkenden Vorgaben
Die Abrechnungsbestimmung zum ATG ist abschließend und sieht eine gemeinsame Abrechnung von ATG und Ä1 nicht vor.
Die Adhärenz der Patient*innen ist nicht mehr wie bisher in den Richtlinien verankert. Die MHU kann vor, parallel mit oder nach der AIT durchgeführt werden. Eine Verknüpfung des Leistungsanspruchs mit der (mangelnden oder fehlenden) Motivation der Patient*innen besteht insofern nicht mehr.
Unabhängig davon kann jede Praxis im Rahmen ihres Prophylaxekonzepts weiterhin prophylaktische Leistungen wie eine professionelle Zahnreinigung anbieten. Die Erbringung einer PZR kann jedoch nicht Voraussetzung für die Beantragung einer PAR-Behandlung zulasten der GKV sein.
Ja, privatzahnärztliche Leistungen dürfen jedoch nicht zur Voraussetzung einer vertragszahnärztlichen Leistungen gemacht werden.
Die Mitarbeit (Adhärenz) des Patienten ist nach wie vor ein wichtiger Faktor für den Erfolg der PAR-Therapie. Die Mitarbeit der Versicherten ist in die Behandlung im Sinne der Adhärenzsteigerung integriert worden. Die bisherigen Regelungen, dass vertragszahnärztliche Leistungen zwingend von Vorbehandlung und Mitarbeit der Versicherten abhängig gemacht wurden, lassen sich nicht mit dem Anspruch der Versicherten auf Leistung vereinbaren.
Der Entzündungszustand der Gingiva ist in der Praxis zu bestimmen und zu dokumentieren. Es gibt keine konkreten Vorgaben, mit welchem Index der Entzündungszustand der Gingiva dokumentiert werden muss. So könnte z. B. der Sulcus-Blutungs-Index oder ähnliche Indices in der Praxis verwendet werden. Wegen der Vergleichbarkeit ist es empfehlenswert während der gesamten Behandlungsstrecke einheitliche Indices zu verwenden.
Tipps zur MHU und dem ATG
Wissen über parodontale Erkrankungen
In der deutschen Bevölkerung besteht ein erhebliches Defizit beim Wissen darüber, was Parodontitis ist und welche Konsequenzen die Erkrankung haben kann, aber auch über die Selbsterkennung, welche Risikofaktoren mit der Erkrankung assoziiert sind und welche präventiven Maßnahmen effektiv sein können.
Wir haben Ihnen auf Basis von wissenschaftlichen Publikationen zur Erhebung von parodontitsrelvantem Wissen einige Fragen zusammengestellt, die Sie in der Praxis nutzen können, um das Wissen Ihres/Ihrer Patienten*in über Parodontitis einschätzen zu können:
Parodontalerkrankungen zählen zu den häufigsten Erkrankungen weltweit. Die Prävalenz der Erkrankung nimmt mit steigendem Alter allmählich zu. Dabei haben die meisten Betroffenen einen leichten bis moderaten Krankheitsverlauf.
Der Verlauf von Parodontitis ist zumeist langsam und schmerzlos, leichte und moderate Formen von Parodontitis zeigen daher über viele Jahre oft wenige oder nur milde Symptome. Veränderungen der Gingiva (Zahnfleischbluten, Rötung und Schwellung) sind oft die ersten und einzigen Anzeichen, die von den Patienten oft nicht wahrgenommen oder richtig eingeordnet werden, bis es dann zu einer Lockerung der Zähne kommt. Gingivitis und frühe Stadien der Parodontitis sind für Betroffene nicht zu unterscheiden.
Parodontitis gehört zu den häufigsten chronischen Krankheiten des Menschen. Es ist eine entzündliche Erkrankung, die alle Teile des Zahnhalteapparates betrifft.
Parodontitis wird durch Bakterien im Zahnbelag (Plaque/ Biofilm) ausgelöst. Über 700 verschiedene Bakterienarten können die Mundhöhle besiedeln. Die meisten davon sind harmlos und aktiver Teil der gesunden Bakterienflora im Mund. Durch eine unzureichende Mundhygiene nimmt die Menge der Bakterien auf den Zähnen zu und die empfindliche Zusammensetzung der oralen Bakterienflora verschiebt sich zum Krankhaften (Dysbiose). Wird der zunächst weiche Zahnbelag nicht gründlich entfernt, verfestigt er sich durch Einlagerung von Mineralien: es entsteht Zahnstein. Zahnstein wiederum fördert das Wachstum der Plaque. Auf diese vermehrte und veränderte bakterielle Plaque reagiert der Körper mit einer Entzündung. Zunächst ist von diesem Prozess nur das Zahnfleisch, die Gingiva, betroffen.
Bei der Parodontitis greift die körpereigene Abwehrreaktion auf alle Anteile des Zahnhalteapparates über und zerstört den Kieferknochen und die Haltefasern des Zahnes, der Zahn wird locker. Bei fortgeschrittener Erkrankung ist Zahnverlust die Folge. Parodontitis ist die Hauptursache für Zahnverlust bei Erwachsenen und Senioren.
Der Schweregrad und Verlauf der Parodontitis werden von mehreren Faktoren bestimmt: die Menge und Art der auslösenden Bakterien und die Stärke der körpereigenen Abwehr. Je aggressiver die Bakterien und je schwächer die Abwehrlage des Körpers, desto früher und stärker tritt die Krankheit auf. Die Infektionsabwehr kann durch äußere Risikofaktoren wie Rauchen oder Stress nachhaltig geschwächt werden.
Raucher erkranken deutlich häufiger an Parodontitis als Nichtraucher. Der Verlauf der Parodontitis ist schwerer und Raucher sprechen schlechter auf die Behandlung an als Nichtraucher. Rauchen ist eine der am stärksten beeinflussbaren Risikofaktoren für Parodontitis. Einige Allgemeinerkrankungen, wie z. B. Diabetes mellitus (Zuckerkrankheit), können erhebliche Auswirkungen auf die Mundhöhle haben und das Risiko für die Entstehung von Parodontitis verstärken. Auch unausgewogene Ernährung und Bewegungsmangel gelten als Risikofaktoren.
Außer den lokalen Schäden am Parodont kann Parodontitis auch Auswirkungen auf den gesamten Körper haben und steht in Zusammenhang mit einer Vielzahl von systemischen Erkrankungen, u.a. Diabetes mellitus, kardiovaskuläre Erkrankungen, Schwangerschaftskomplikationen und Demenz. Ergebnisse einer aktuellen Studie zeigen zudem, dass Menschen mit Parodontitis, die an Covid-19 erkranken, ein signifikant höheres Risiko für schwere Komplikationen (Einweisung auf Intensivstationen, Beatmung und Tod) im Verlauf der Infektion haben. Dabei teilen viele dieser Erkrankungen gemeinsame Risikofaktoren, die auch für die Ätiologie von Parodontitis relevant sind. Schwere Parodontitis verursacht selbst und insbesondere durch die unterschiedlichen Assoziationen zu systemischen Erkrankungen mehr Jahre an Arbeitsunfähigkeit als jede andere Erkrankung des Menschen.
Auch wenn zahlreiche Wechselwirkungen mit systemischen Erkrankungen in der Literatur beschrieben werden, ist der bidirektionale Zusammenhang zwischen Diabetes und Parodontitis am besten belegt. Eine nachhaltige und systematische Therapie von Parodontitis könnte insbesondere bei Diabetes-Patienten einen positiven Beitrag zum Management ihrer Erkrankung leisten und damit Gesundheitskosten reduzieren. Dafür ist aber auch die stärkere Interaktion zwischen Zahn- und Humanmedizinern bei der Versorgung gemeinsamer Patienten notwendig.
Zahnfleischbluten ist nicht normal. Natürlich kann man das Zahnfleisch durch zu harte Nahrung oder zu heftiges Säubern der Zähne verletzen, doch im Normalfall blutet gesundes Zahnfleisch nicht. Zahnfleischbluten ist zumeist ein sicheres Zeichen dafür, dass die Gingiva entzündlich verändert ist.
Erste Anzeichen einer Zahnfleischentzündung (Gingivitis) sind eine Schwellung und/oder Rötung des Gewebes und Zahnfleischbluten beim Essen oder Zähneputzen. Am Anfang einer Parodontitis steht immer eine Gingivitis. Daher sollte Zahnfleischbluten immer ernst genommen werden.
Jetzt sollte man auf keinen Fall weniger oder gar nicht putzen. Die Bereiche müssen von den bakteriellen Auflagerungen effektiv gereinigt werden, damit das Gewebe ausheilen kann. Natürlich muss darauf geachtet werden, dass die richtigen Hilfsmittel zur Reinigung der Zähne benutzt und atraumatisch angewendet werden. Dafür ist eine individuelle Mundhygieneunterweisung notwendig. Die entzündlichen Veränderungen der Gingiva bilden sich zumeist innerhalb von wenigen Tagen bis zu einer Woche zurück.
Die Abfrage kann mithilfe von offenen oder geschlossenen Fragen und im Gespräch oder unterstützt durch einen Fragebogen erfolgen. Bei geschlossenen Fragen wählen die Befragten aus vorformulierten Antwortoptionen die jeweils zutreffende(n) aus. Bei offenen Fragen hingegen sollen die Befragten ihre Antwort selbst formulieren. Geschlossene Fragen lassen sich leichter beantworten als offene Fragen, weil die Antwortmöglichkeiten bereits vorgegeben sind, sodass die Befragten sich keine eigene Antwort mehr überlegen müssen und auch der Wiedererkennungswert bei der Beantwortung der Frage hilft. Offene Fragen bringen Ihre Patienten zum Reden und Sie können besser einschätzen, welches Wissen wirklich vorhanden ist.
Zahnpflegegewohnheiten abfragen
Die Zahn- und Mundgesundheit ist den Deutschen sehr wichtig und unseren Patienten*innen ist in der Regel bewusst, dass gesunde Zähne auch das Ergebnis von eigenverantwortlichem Handeln sind. 70 bis 85 % der Deutschen sind davon überzeugt, dass sie durch das eigene Verhalten viel oder sehr viel zum Erhalt der oralen Gesundheit beitragen können. In der Selbstwahrnehmung haben unsere Patienten*innen oft ein gutes Zahnputzverhalten und geben an, die Empfehlungen zur Mundpflege zu kennen (Quelle: 5. Deutsche Mundgesundheitsstudie [DMS V]). Zahn- und Mundpflegeartikel gehören heute zu den fünf wichtigsten Warengruppen im Konsumgütersegment der Körperpflegeartikel in Deutschland und der Umsatz steigt kontinuierlich an (Quelle: statista). Trotzdem haben viele Deutsche eine Gingivitis oder sogar Parodontitis. Für die Entstehung von Parodontalerkrankungen ist der bakterielle Biofilm im Grenzbereich von Zahn und Gingiva verantwortlich. Den meisten Menschen ist aber nicht bewusst, wie wichtig es ist auch den Zahnansatz zu putzen und durchschnittlich bleiben 70 % dieses Bereiches ungeputzt (Petker et al. 2019). Auch elektrische Zahnbürsten bieten hier kaum Abhilfe. Dabei gibt es keine wissenschaftlichen Beweise für die Überlegenheit spezifischer Zahnputztechniken. Statt auf bestimmte Putztechniken zu setzen, zum Beispiel die Bass-Technik oder die Stillman-Technik, sollte man für jeden Patienten die Systematik finden, mit der alle Zähne von allen Seiten gereinigt werden. Das kann individuell sehr unterschiedlich sein.
Mit den folgenden Fragen können Sie sich einen Überblick über die Mundhygienegewohnheiten Ihres/Ihrer Patienten*in machen:
Viele Patienten haben den Fokus bei der Reinigung ihrer Zähne weder auf den Zahnfleischrand noch auf die Interdentalbereiche der Zähne. Das sind aber die Stellen, an denen eine effektive Biofilmkontrolle erfolgen muss, um Gingivitis und Parodontitis zu vermeiden.
Bitten Sie Ihren/Ihre Patienten*in, die bisher verwendeten Hilfsmittel zur Reinigung der Zähne mitzubringen, damit Sie einen besseren Überblick bekommen. Fragen Sie nicht nur nach den bisher verwendeten Hilfsmitteln, sondern auch nach der Häufigkeit der Anwendung.
Es existiert eine Vielzahl von antimikrobiellen und plaquehemmenden Substanzen, die zum Biofilmmanagement in Zahnpasten oder Mundspüllösungen inkorporiert werden können. Achten Sie bitte auf die aktiven Wirkstoffe in den genutzten Produkten.
Das häusliche mechanische Biofilmmanagement (Zähneputzen und Interdentalraumreinigung) ist die Basis zur Prophylaxe von Karies sowie zur Prophylaxe und Therapie parodontaler Erkrankungen. Es gibt aber Situationen und verschiedene Personengruppen, bei denen eine zusätzliche Anwendung einer Mundspüllösung sinnvoll sein kann. Allerdings sollte es nur dann als alleinige Maßnahme Anwendung finden, wenn die mechanische Reinigung kontraindiziert ist (z. B. nach operativen Eingriffen).
Zunehmend mehr Menschen in Deutschland lassen professionelle Zahnreinigungen in ihrer Zahnarztpraxis durchführen. Die Reinigung ist keine Kassenleistung, allerdings übernehmen einige Kassen die Kosten oder beteiligen sich daran. Der Effekt der alleinigen professionellen Zahnreinigung ist zumindest bei parodontal Gesunden nicht unumstritten und wird immer wieder kritisch diskutiert.
Die Begriffe MHI/MHU, PZR und UPT werden häufig durcheinandergeworfen und PZR wie ein Überbegriff verwendet. Das führt zu Missverständnissen.
Die UPT für parodontal erkrankte Patienten geht weit über die alleinige PZR hinaus.
Wie kann man Plaque- und Blutungsindizes bestimmen?
Die Behandlungsrichtlinie sieht das Anfärben von Plaque vor. Bakterielle Zahnbeläge sind zumeist zahnfarben und damit schwer zu erkennen bzw. schlecht unter Sichtkontrolle zu entfernen. Zur Objektivierung der Effektivität der Mundhygiene (MH) ist es daher sehr sinnvoll, den oralen Biofilm anzufärben. Dadurch kann man Beläge effizienter beseitigen, Patienten die supragingivalen Beläge visualisieren und auch die Effektivität der unterschiedlichen Hilfsmittel zur Reinigung der Zähne und Zahnzwischenräume demonstrieren bzw. kontrollieren.
Plaquerelevatoren stehen in Form von Kautabletten, Pellets, fertigen Wattestäbchen oder als Lösung zur Verfügung. Als Kautabletten ermöglichen sie dem Patienten im häuslichen Gebrauch eine Überprüfung des Putztrainings, wohingegen flüssige Plaquerelevatoren für eine gezieltere Applikation im professionellen Einsatz geeignet sind.
Die Darstellung kann einphasig (einfarbig) für Plaque allgemein oder mehrphasig für die Unterscheidung von junger und alter Plaque (zweifarbig) und zusätzlich von reifer und stark säureproduzierender Plaque (dreifarbig) erfolgen. Allerdings sind mehrphasige Farbstoffe im klinischen Alltag oft nicht verlässlich differenzierbar. Es werden Xanthenfarbstoffe (z. B. Erythrosin), die zu den Lebensmittelfarbstoffen zählen und dentale Plaque in Rosa- bis Blautönen anfärben, von fluoreszierenden Plaquerelevatoren (0,75 % Natrium-Fluoreszin) unterschieden.
Da auch der Entzündungszustand der Gingiva bestimmt werden soll, bietet es sich an, aufeinander abgestimmte Plaque- und Blutungsindizes zu verwenden. Es werden in der PAR-Richtlinie keine bestimmten Indizes vorgegeben, häufig werden die folgenden zusammen verwendet:
Approximal-Plaqueindex (API) nach Lange
Der API ist ein einfacher Index zur raschen klinischen Bewertung der Mundhygiene. Nach Anfärben wird mit einer einfachen Ja-/Nein-Entscheidung beurteilt, ob an den untersuchten Approximalflächen Plaque vorhanden ist oder nicht. Dabei beurteilt man alternierend die Flächen im 1. und 3. Quadranten von oral und im 2. und 4. Quadranten von vestibulär. Das Ergebnis wird als Prozentsatz der positiven Stellen angegeben.
Nach Lange lassen sich vier verschiedene Wertebereich differenzieren:
- API 100-70% = unzureichende Mundhygiene (MHI)
- API 70-40% = mäßige MHI, verbesserungsbedürftig
- API 39-25% = mäßig bis gute MHI
- API < 25% = optimale MHI
Sulkusblutungsindex (SBI) nach Mühlemann und Son
Beim SBI wird das Auftreten einer Blutung 10-30 Sekunden nach schonender Sondierung des Gingivarandes im Eingangsbereich des Sulkus als Kriterium für eine Entzündung der Gingiva herangezogen. Der ursprüngliche SBI sieht eine Beurteilung der Blutung nach 5 Graden vor. Beim modifizierten SBI wird die Gradeinteilung durch eine einfache Ja-Nein-Entscheidung ersetzt. Damit kann der SBI als Prozentwert der positiven Flächen angegeben werden. Abgelesen wird im 1. und 3. Quadranten von oral, im 2. und 4. Quadranten von vestibulär.
Er kann folgendermaßen bewertet werden:
- SBI 50-100 % = starke und generalisierte Entzündung der Gingiva
- SBI 20-50 % = mittelschwere Entzündung der Gingiva
- SBI 10-20% = schwache Entzündung der Gingiva
- SBI < 10 % = klinisch normal
Plaque Control Record (PCR) nach O’Leary
Am genausten ist die Erfassung des supragingivalen Plaquebefalls an allen Zahnflächen. Die Plaque wird angefärbt und die Beurteilung erfolgt im dentogingivalen Bereich (Zahnfleischrand) an vier bis sechs Stellen je Zahn. Als Ja-/Nein-Entscheidung wird das Vorhandensein oder das Fehlen von Plaque festgehalten. Das Ergebnis wird als Prozentwert der positiven Stellen angegeben.
Gingival Bleeding Index (GBI) nach Ainamo und Bay
Passend zum PCR wird der GBI an 4 bis 6 Stellen (Full-Mouth Bleeding Score = FMBS) pro Zahn erhoben. Dazu wird der Sulkuseingang mit der Parodontalsonde ausgestrichen und ca. 10 Sekunden später beurteilt, ob es blutet oder nicht. Das Vorhandensein einer Blutung wird als Ja-/Nein-Entscheidung festgehalten. Das Ergebnis wird als Prozentwert der positiven Stellen angegeben.
Was gehört zu einer Mundhygieneinstruktion?
Bei der Mundhygieneunterweisung kommt es auf das Ergebnis und nicht auf die Durchführung einer bestimmten Technik an. Ziel ist es, individuell für den Patienten die Hilfsmittel auszuwählen und die Methode zu finden, mit der er die Zähne, und vor allem den Zahnfleischrandbereich sowie die Zahnzwischenräume, effektiv reinigen kann, ohne dabei Zahnfleisch und Zahnhartsubstanzen zu schädigen. Dabei gilt in der Praxis immer noch, was Hans-Christian Plagmann 1998 in seinem Lehrbuch der Parodontologie beschrieben hat: „Es hat wenig Sinn, jedem Patienten das eigene Praxiskonzept, so bewährt es auch sein mag, allzu massiv und unflexibel aufzuzwingen, wenn er andere Hilfsmittel bevorzugt und seit längerer Zeit auch einigermaßen erfolgreich anwendet. In einem solchen Fall baut man besser auf diesen Gegebenheiten auf, systematisiert sie und entwickelt sie zusammen mit dem Patienten fort zu noch größerer Effektivität.“
Zusammen mit dem BDDH, der DGDH und dem VDDH haben wir auf Basis der Leitlinien zur Behandlung von Parodontitis der Stadien I-III und der Leitlinien zum mechanischen und chemischen Biofilmmanagement in der Prävention und Therapie der Gingivitis einige Empfehlungen für Sie erarbeitet, wie Sie die Mundhygieneinstruktion in der Praxis umsetzten können:
Beim Erlernen und Einüben neuer Fertig- und Fähigkeiten ist die persönliche mündliche Erläuterung durch eine qualifizierte und erfahrene Prophylaxefachkraft mit praktischem Einüben am Modell und der überwachten Umsetzung in der eigenen Mundhöhle durch den Patienten eine sehr effektive Methode.
- Demonstration der Anwendung von Hilfsmitteln (am besten an einem Modell)
- Der Patient kann am Modell zeigen, ob er das Prinzip der Technik verstanden hat.
- Anschließend erfolgt die Demonstration im Mund, wobei der Patient im Spiegel zuschaut.
- Schließlich putzt der Patient selbst in seinem Mund unter Aufsicht und ggf. Korrektur.
Bitten Sie Ihren Patienten, seine Hilfsmittel zur mechanischen Reinigung der Zähne zu der Sitzung mitzubringen, damit Sie einen besseren Eindruck davon bekommen, was bereits verwendet wird. Dann können Sie auch mit den eigenen Hilfsmitteln putzen lassen. Für elektrische Zahnbürsten gibt es spezielle Testputz-Pakete, mit denen das Probeputzen unter Einhaltung der Hygienevorschriften umgesetzt werden kann (z. B. die „Test-Drive“ von Oral B oder das Philips Sonicare Patienten-Testprogramm).
Um zu sehen, ob die eigenen Hilfsmittel effektiv benutzt werden, ist es sehr hilfreich, die Patienten zunächst in der Praxis selbst Zähne putzen zu lassen und dann die Zähne anzufärben.
Sowohl Hand- als auch elektrische Zahnbürsten zeigen sich effektiv in der Reduzierung oraler Biofilme und in der Reduzierung von Gingivitis- und Blutungszeichen.
Bei der Wahl des optimalen Designs von Handzahnbürsten, elektrischen Zahnbürsten und Hilfsmitteln zur Interdentalraumreinigung sollen die Bedürfnisse und Präferenzen des Patienten berücksichtigt werden.
Auch bei Verwendung der elektrischen Zahnbürste darf nicht auf eine Demonstration am Patienten selbst und entsprechende Kontrolle seiner Fähigkeiten, mit dieser die Plaque zu entfernen, verzichtet werden.
In der Primärprävention kann bei Patienten mit niedrigem Risiko zweimal tägliches Zähneputzen für jeweils 2 Minuten wirksam sein. Allerdings benötigen Patienten mit einem hohen Risiko für Parodontalerkrankungen oder in der Sekundärprävention wesentlich mehr Zeit und die „2-Minuten“-Regel muss für diese Patientengruppe revidiert werden. Bei Patienten mit vielen freiliegenden Wurzeloberflächen ist der Zeitaufwand deutlich größer und abhängig von der individuellen Situation. Im Vordergrund sollte daher nicht die Zeit stehen, sondern dass die Zähne systematisch und effektiv gereinigt werden.
Mindestens einmal täglich sollte eine sehr gründliche Reinigung der Zähne erfolgen. Da das zeitintesiv sein kann und Aufmerksamkeit seitens des/der Patienten*in erfordert, sollten Sie gemeinsam das Zeitfenster im Tagesablauf finden, das am besten dafür geeignet ist.
Zahnpasten haben keinen zusätzlichen Effekt bei der mechanischen Reduktion von Plaque gegenüber dem Zähneputzen mit der Bürste allein. Aus Gründen der Akzeptanz und vor allem aus kariologischer Sicht soll dennoch die Verwendung einer fluoridhaltigen Zahnpaste beim Zähnebürsten empfohlen werden.
Die tägliche Reinigung der Zahnzwischenräume ist unerlässlich für die Gesunderhaltung der interdentalen Gingiva. Es gibt nur wenig Evidenz, um die Anwendung von Zahnseide zur Reinigung der Interdentalräume zu empfehlen. Für die Plaqueentfernung sind Interdentalraumbürsten effektiver und an Stellen, die eine atraumatische Verwendung zulassen, zurzeit das Mittel der Wahl.
Es besteht ein gewisses Risiko traumatischer Verletzung bei unsachgemäßem Gebrauch von Interdentalraumbürsten. Deshalb sind die Anleitung und Anpassung an die individuelle Situation durch das Praxisteam wichtig. In allen Fällen überwiegt der Nutzen deutlich die Risiken. Soweit aufgrund der morphologischen Gegebenheiten ihre Anwendung nicht möglich ist, soll auf andere Hilfsmittel ausgewichen werden, wie z. B. Zahnseide, Gummi-/Elastomer-Sticks oder Zahnhölzer.
Die häusliche mechanische Entfernung des Biofilms bildet die Grundlage der Behandlung. Die Verwendung von adjuvanten antimikrobiellen Wirkstoffen kann in bestimmten Fällen erwogen werden, um gingivale Entzündungen unter Kontrolle zu bringen.
Hinsichtlich der Biofilmentfernung spielen Zahnpasten lediglich eine untergeordnete Rolle. Durch den Zusatz antimikrobiell wirksamer Substanzen kann jedoch eine Reduktion der gingivalen Entzündung zusätzlich zur mechanischen Reinigung erzielt werden. Wenn antimikrobielle Wirkstoffe in Zahnpasten als Adjuvans eingesetzt werden, sollten Produkte gewählt werden, die Zinnfluorid-Natriumhexametaphosphat für die Kontrolle gingivaler Entzündung beinhalten.
Wenn eine Mundspüllösung mit antimikrobiellem Wirkstoff eingesetzt wird, sollten Produkte gewählt werden, die Chlorhexidin, ätherische Öle oder Cetylpyridiniumchlorid für die Kontrolle gingivaler Entzündung beinhalten.
Es ist nicht einfach, bestehendes Verhalten zu verändern und diese Verhaltensänderungen langfristig zu festigen. Es wurden verschiedene Verhaltensinterventionen, Kommunikations- und Aufklärungsansätze vorgestellt, die die Verbesserung des Biofilmmanagements und dessen Aufrechterhaltung über die Zeit nach sich ziehen sollen. Allerdings kommt die EFP-Behandlungsleitlinie auf Basis der verfügbaren Evidenz zu dem Schluss, dass auf Basis der bisher verfügbaren Evidenz psychologische Methoden wie die motivierende Gesprächsführung oder kognitive Verhaltenstherapie keinen signifikanten Einfluss zeigen. Es braucht zusätzliche Evidenz, um auch den Nutzen der mehrmaligen Anwendung dieser Technik bewerten zu können.
Auch die Motivation Ihres/Ihrer Patienten*in muss individuell angepasst werden. Es gibt aber einige Dinge, die Sie berücksichtigen können:
- Zwingen Sie nicht Ihre eigene Meinung auf und gewinnen Sie das Vertrauen und den Respekt Ihres/Ihrer Patient*in.
- Holen Sie den Patienten dort ab, wo er ist: Lassen Sie sich zeigen, was er kann, wenn er bestmöglich putzt und nehmen Sie ihm Schuld- und Schamgefühle, wenn er es nicht gut kann. In der Regel hat man es ihm noch nie wirklich systematisch gezeigt.
- Gehen Sie stattdessen auf die Stellen ein, die gut sind und loben Sie dafür. Überlegen Sie dann gemeinsam mit dem Patienten, wie die anderen Stellen auch noch besser werden können.
- Stärken Sie das Selbstvertrauen des/der Patienten*in, dass er/sie das Verhalten ändern kann (Selbstwirksamkeit). Lassen Sie ihn mit einem guten Gefühl aus der Praxis gehen, das Gezeigte auch selbst umsetzen zu können. Passen Sie dafür die Zielsetzungen auch dem aktuell Erreichbaren an. Verlangen Sie nicht zu viel auf einmal.
- Bringen Sie Empathie für die Lebenssituation Ihres/Ihrer Patienten*in auf.
- Erarbeiten Sie einen konkreten Zahnputzplan mit dem Patienten: Wann, wo, wie, womit soll geputzt werden? Je konkreter, desto besser. Denn so fällt es leichter, das umzusetzen.
- Gehen Sie mit Rückschlägen gelassen um, adaptieren Sie die Pläne entsprechend.
- Kommunizieren Sie offen, würdigend und partnerschaftlich.
Dabei können Ihnen auch die eigenen Erfahrungen helfen. Wann haben Sie zuletzt erfolgreich das eigene Verhalten geändert, z.B. mehr und regelmäßig Sport zu treiben? Was hat Ihnen dabei geholfen oder warum hat es nicht geklappt?
Besprechen Sie mit Ihrem Patienten, was realistische und erreichbare Ziele für die eigenen Mundhygienemaßnahmen sind.
In Zusammenarbeit mit:
Wir unterstützen Sie bei der Aufklärung Ihrer Patienten
Die DG PARO bietet für Ihre Mitglieder Abbildungen an, die Sie in der Praxis für die Aufklärung der Patienten oder auch die Praxiswebsite unter Verweis der Quelle nutzen können. Haben Sie Interesse? Dann nehmen Sie Kontakt zu uns auf.
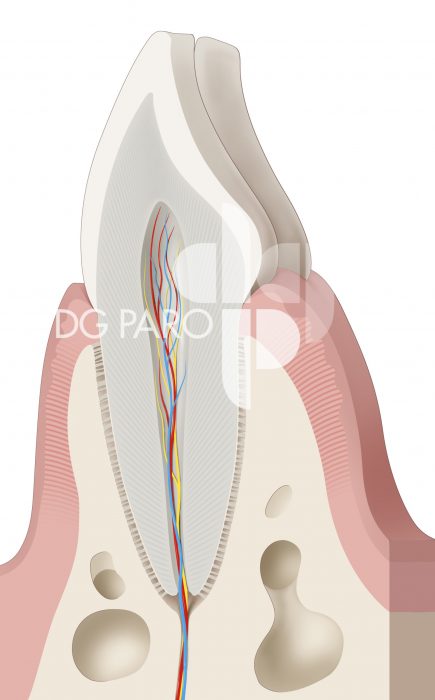
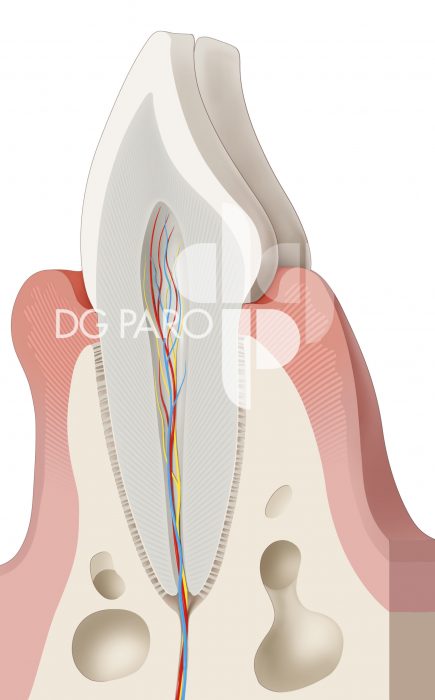
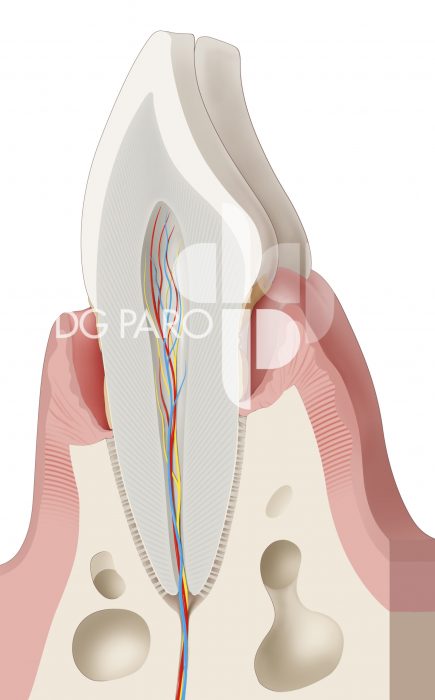
Patientenratgeber
Die DG PARO möchte Sie dabei unterstützen, Ihre Patienten über Früherkennung, Vorbeugung und Behandlungsweisen von Parodontitis zu informieren. Dazu wurden mittlerweile 7 Patientenratgeber erstellt:
- Parodontitis: Verstehen, vermeiden und behandeln
- Gesundes Zahnfleisch bei Kinderwunsch und Schwangerschaft
- Parodontale Nachsorge- die unterstützende Parodontitistherapie
- Implantate: Vorbehandlung, Pflege und Erhalt
- Halitosis: Ursache und Behandlung von Mundgeruch
- Parodontitis & Diabetes – Ihre Gesundheit beginnt im Mund
- Parodontitis: Risikoerhöhung von Herz- und Gefäßerkrankungen
Die digitale Version der Ratgeber stellt die DG PARO auf ihrer Internetseite frei zur Verfügung.
Gedruckte Exemplare für Ihre Praxis können Sie hier
kostenfrei bestellen:
CP GABA GmbH Servicecenter
CSDentalDE@CPGaba.com
Fax: +49 (0)180 – 510 129 025




Der Parodontologietag
Jährlich findet am 12. Mai der Parodontologietag (Gum Health Day) statt, bei dem die EFP zusammen mit den nationalen Fachgesellschaften Aufklärungskampagnen organisiert, um eine möglichst große Aufmerksamkeit hinsichtlich der Erkrankung Parodontitis in der Bevölkerung zu erreichen.
Die EFP hat sich für den diesjährigen Gum Health Day etwas ganz Besonderes überlegt: kurze Animationsfilme, die über die sozialen Netzwerke geteilt werden können. Hierbei wird nicht der Zeigefinger zur Mahnung erhoben, sondern mit einem Lächeln die gute Nachricht versendet: „Parodontitis ist vermeidbar. Besuchen Sie Ihren Zahnarzt.“ Die Filme beschäftigen sich mit den Themen Halitosis, Rauchen sowie mit lockeren und überempfindlichen Zähnen und können auf dem YouTube Kanal der DG PARO abgerufen werden.
Deutsche Gesellschaft für Parodontologie e.V. (DG PARO)




